(一)红细胞
正常人尿液中可偶见红细胞,尿液显微镜检查平均每高倍镜视野超过3个(>3个/HPF)称为镜下血尿。血尿来源鉴别可依据红细胞形态,因此红细胞大小和形态识别的统一显得非常重要。尿液红细胞名称共识、简要形态特点及临床意义见表1。
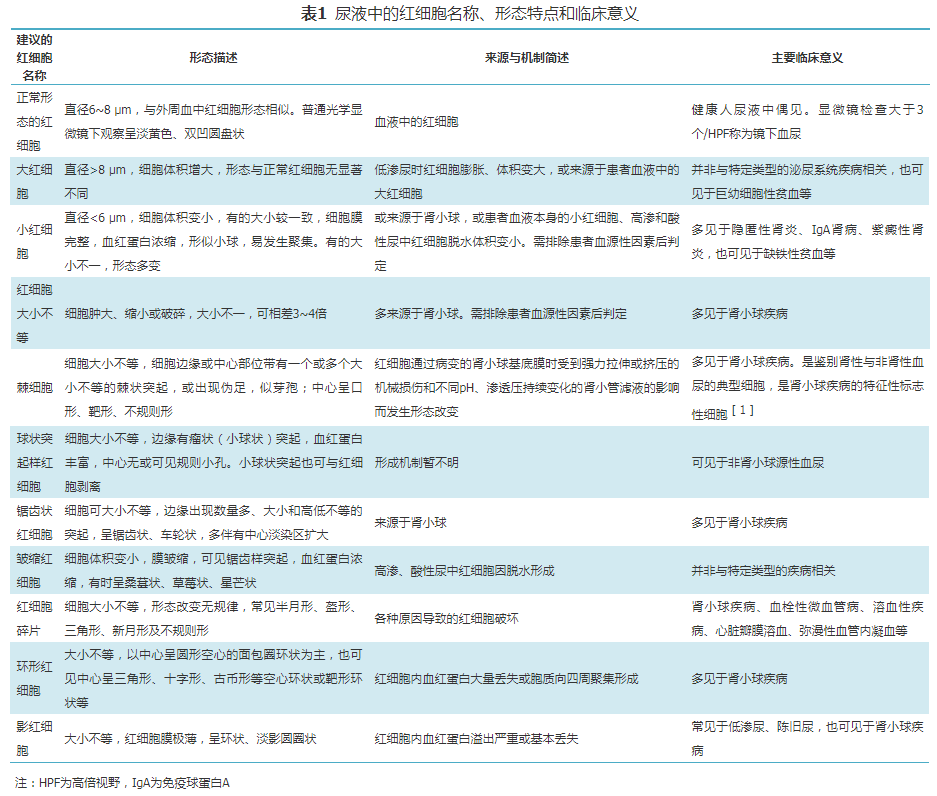
1.红细胞大小:尿液红细胞根据大小分为正常红细胞、大红细胞、小红细胞,宜将尿液中直径为6~8 μm的红细胞称为正常大小红细胞。在观察尿液红细胞大小、形态时,宜参考血液红细胞的大小、形态,以排除患者自身血液红细胞形态的影响。
由于受红细胞来源、尿渗透压及pH等因素影响,尿液红细胞与血液红细胞大小会出现不一致。参考文献[2, 3, 4],将尿液正常红细胞大小定义为直径6~8 μm。
2.异常红细胞名称:将芽孢样红细胞、出芽形红细胞、棘形红细胞统称为棘细胞;将车轮状红细胞统称为锯齿状红细胞;将桑葚状红细胞、星芒状红细胞、草莓样红细胞、颗粒状红细胞统称为皱缩红细胞;将面包圈样红细胞统称为环形红细胞,将鬼脸红细胞、幽灵红细胞统称为影红细胞。
3.G细胞的归类:G细胞是肾小球来源的红细胞。曾经有国外学者将G细胞分为G1、G2、G3、G4、G5五类细胞。形态学表现上,G1细胞是带1个以上芽孢样突起且血红蛋白溢出明显的红细胞,血红蛋白溢出后形成带芽孢的淡影;G2细胞为棘突形,细胞为球形、大小不等、膜厚,细胞内血红蛋白浓淡不均匀,细胞表面有多个棘状突起;G3细胞为表面凸凹不规则的炸面包圈样红细胞;G4细胞为瘤状突起或出芽状红细胞;G5细胞为明显缩小的红细胞,因折光减弱呈小环状。
近年来发现G细胞并非全部为肾小球源性,如G4细胞可见于非肾小球血尿。此外,不同类型G细胞形态描述和规范命名后的红细胞形态描述有重叠,容易引起临床工作中的混乱,故不再推荐使用G细胞分类。建议按形态学特征将G1细胞和G2细胞归类于棘细胞,G3细胞归类于环形红细胞,G4细胞归类于球状突起样红细胞,G5细胞归类于为锯齿状红细胞。
4.棘细胞对血尿来源鉴别的价值:由于将G1细胞和G2细胞归类于棘细胞,目前普遍认为G1细胞≥5%是肾小球源性血尿的特征性标志,但在临床实践中对于G1细胞和G2细胞的鉴别相对比较困难,两者在形态学上的主要的特点是红细胞膜上带1个以上芽孢样或棘状突起且血红蛋白溢出或分布不均,主要与病变的肾小球基底膜对红细胞的挤压损伤有关,建议将棘细胞≥5%作为判断肾小球源性血尿的标准。
需要指出的是,虽然尿中棘细胞与外周血中棘形红细胞英文相同,但不属同一个类型且意义完全不同。外周血中棘形红细胞呈圆形、浓染,边缘有2~20个长短、粗细、形状不同的不规则针状体样突起,有些突起具有球棍状外观。>25%时见于棘形细胞增多症,也见于某些肝硬化、无β脂蛋白血症,酒精性肝病,脾切除术后、吸收障碍性疾病。
5.均一性与非均一性红细胞:最初来源于仪器对红细胞的形态学分类。(1)均一性红细胞是指镜下形态、大小及血红蛋白含量较一致的红细胞≥70%,推荐称为正常形态红细胞。少数情况下,可因尿液渗透压、pH值等因素影响出现丢失血红蛋白的影红细胞或外观轻微改变的锯齿状红细胞,但形态不超过两种。(2)非均一性红细胞是指镜下红细胞以异常形态为主,大小不等,血红蛋白含量丢失或分布不均,外形多种改变,且呈两种以上的多形性变化,且相对数量≥70%,推荐称为异常形态红细胞。(3)混合性红细胞是指镜下既含有正常形态红细胞,又含有异常形态红细胞,其数量介于上述两者中间,不符合任何一种判别标准的情况时。
一般情况下认为均一性(正常形态)红细胞多见于非肾性血尿,非均一性(异常形态)红细胞多见于肾性血尿。在不同的教科书、专著及文献报道中有不同,在临床工作中执行的标准也不统一,采用异常形态红细胞数量或≥85%、或≥80%、或≥75%、或≥70%等为标准时,均应由所在医院临床医生与检验科结合所用方法共同验证确定[5]。
(二)白细胞
正常人尿液显微镜检查每高倍镜视野不超过5个(<5个/HPF),以中性粒细胞为主。正确地识别白细胞种类(必要时增加染色鉴别),对疾病的诊断具有重要价值。尿液白细胞名称共识、简要形态特点及临床意义见表2。
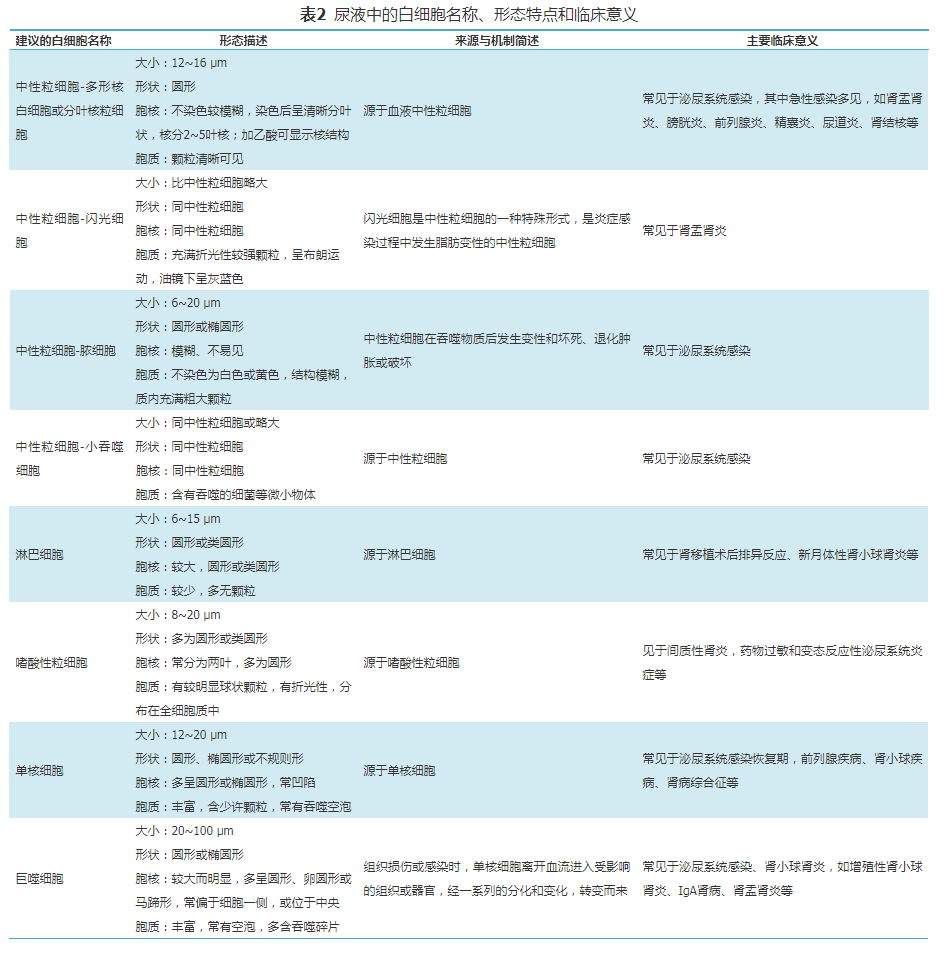
1.吞噬细胞:根据来源和大小分为小吞噬细胞和大吞噬细胞,小吞噬细胞主要来源于中性粒细胞,多吞噬细菌等微小物体;大吞噬细胞来源于单核细胞,又名巨噬细胞,多吞噬细胞碎片等相对较大的物体。建议将小吞噬细胞归类为中性粒细胞,将大吞噬细胞归类为巨噬细胞。
2.白细胞鉴别时染色方法的选择:白细胞活体染色鉴别首选施特恩海姆-马尔宾(Sternheimer-Malbin,SM)染色和施特恩海姆(Sternheimer,S)染色;制片染色鉴别首选瑞吉染色;嗜酸性粒细胞染色鉴别用汉斯染色。白细胞与肾小管上皮细胞鉴别用甲苯胺蓝染色或SM染色,与死亡滴虫鉴别使用瑞吉染色或革兰染色,与皱缩红细胞鉴别用2%乙酸。
(三)上皮细胞
尿液中脱落的上皮细胞来自泌尿系统上皮细胞衰老更新或泌尿系统疾病引起的上皮细胞损伤,上皮细胞包括尿路上皮细胞、肾小管上皮细胞、柱状上皮细胞,组织学上肾盏、肾盂、输尿管、膀胱及前列腺部尿道的上皮细胞均为移行上皮细胞,1998年WHO/国际泌尿病理协会(ISUP)将尿路系统的移行细胞癌更名为尿路上皮癌,将移行上皮细胞称为尿路上皮细胞[6, 7, 8],本共识专家建议在尿液检查中按照国际统一的更名。尿液上皮细胞名称共识及简要形态特点、临床意义见表3。
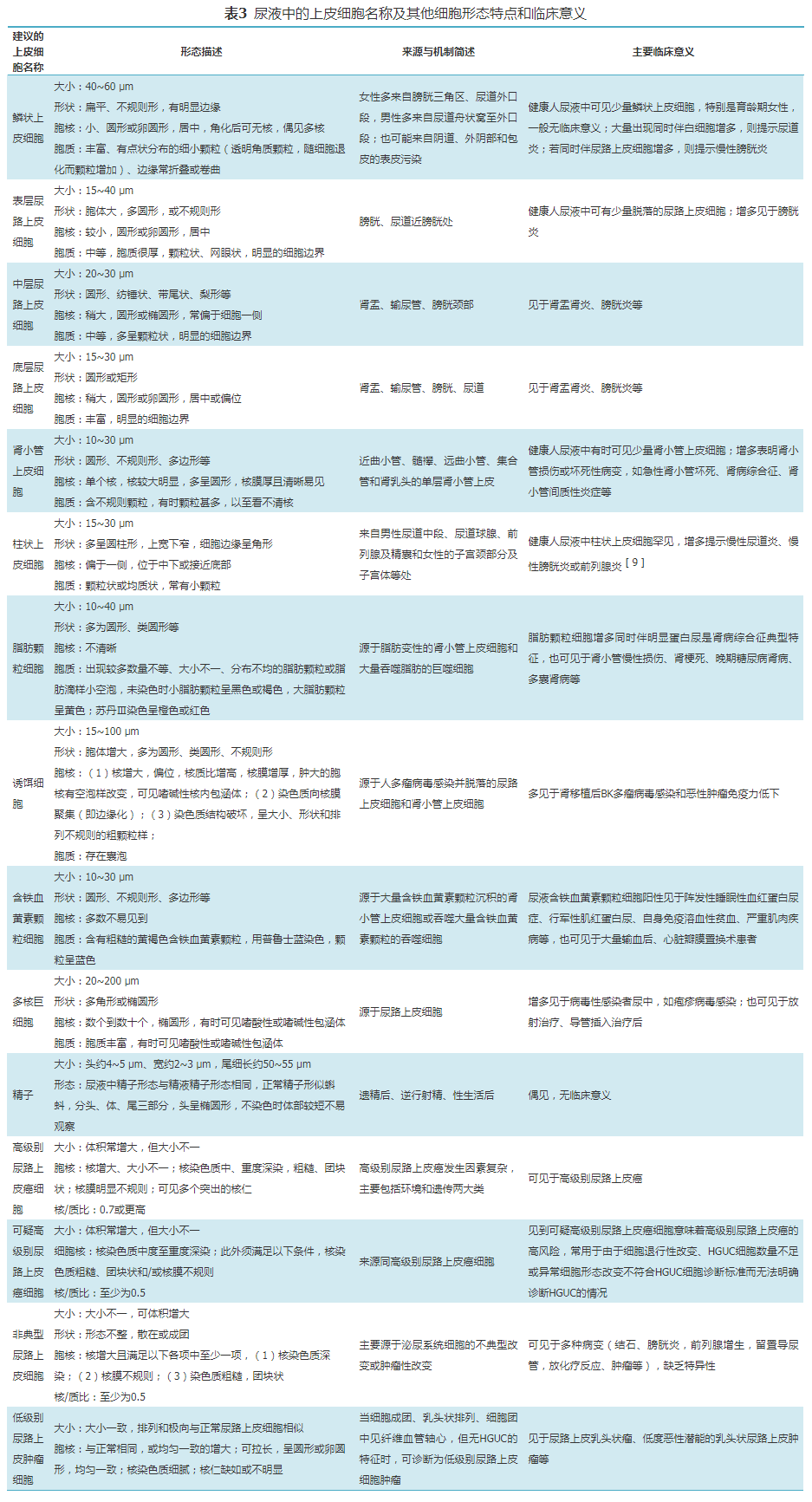
1.尿路上皮细胞:将尿移行上皮细胞改称为尿路上皮细胞,即将原使用的移行上皮细胞表层(大圆上皮细胞)、移行上皮细胞中层(尾形上皮细胞或肾盂上皮细胞、纺锤形上皮细胞)和移行上皮细胞底层(小圆上皮细胞)统称为尿路上皮细胞,必要时再细化分类为表层、中层、底层尿路上皮细胞。
2.疑似异常尿路上皮细胞时应染色鉴别:在非染色尿液中,当镜下看到疑似异常尿路上皮细胞时应进行染色鉴别,如瑞吉染色、HE染色,建议首选巴氏染色。
3.诱饵细胞:是肾小管上皮细胞或尿路上皮细胞感染多瘤病毒后出现特征性变化的细胞,容易被误认为是肿瘤细胞,所以称为“诱饵细胞”,采用传统的巴氏染色法、SM或S染色的活体染色法,可简单、无创、快速有效筛检和鉴别诱饵细胞[10, 11, 12]。肾移植术后因长期服用免疫抑制剂可增加了多瘤病毒感染风险,感染多瘤病毒后可以引起移植肾功能损伤,导致多瘤病毒相关性肾病[11]。多瘤病毒也可以处于潜伏状态,当机体免疫力低下时迅速激活和复制而导致移植肾功能急剧下降甚至丧失。肾移植患者移植1年以内易出现移植排斥反应,故出现诱饵细胞时,建议应及时报告诱饵细胞,必要时与临床医生沟通。
疾病情况下尿液中的上皮细胞中可出现颗粒、空泡及脂肪滴等,建议将脂肪颗粒细胞、复粒细胞和卵圆脂肪小体统称为脂肪颗粒细胞。此外,尿液中还能见到诱饵细胞、含铁血黄素颗粒细胞、多核巨细胞、肾小囊脏层上皮细胞(即足细胞)等,建议使用偏振光显微镜或脂肪染色、铁染色法鉴别;发现可疑足细胞时建议做特殊染色。
(四)管型
管型是尿液中一类有重要价值的有形成分,正常人尿液显微镜检查偶见透明管型,平均每低倍视野不超过1个。不同管型有不同诊断价值,建议按照管型形态和包含物不同进行细致分类报告。尿液管型名称共识、简要形态特点及临床意义见表4。
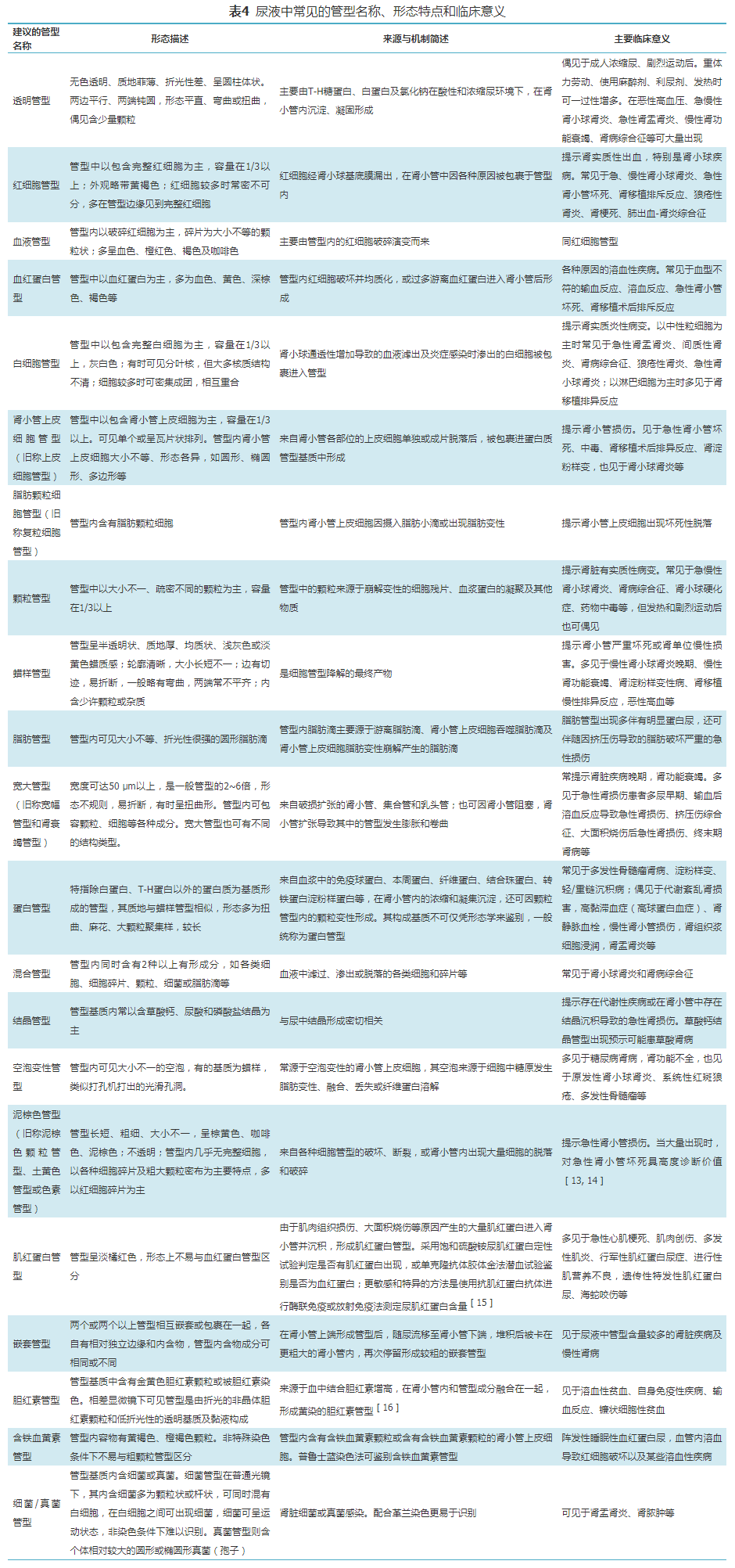
1.脂肪管型和脂肪颗粒细胞管型:根据2种管型中均含有脂肪(甘油三酯、胆固醇,或两者并存)可进行确定。苏丹Ⅲ染色时甘油三酯(中性脂肪)脂滴呈橙色或橘红色;偏振光显微镜观察,胆固醇酯具双折射现象并呈现“马耳他十字”结构。
2.宽大管型:建议在能够准确辨识的情况下,将宽大管型细分为宽大透明管型、宽大颗粒管型、宽大蜡样管型、宽大白细胞管型、宽大红细胞管型等。
3.泥棕色管型和胆红素管型:将泥棕色颗粒管型、土黄色管型或色素管型统称为泥棕色管型。将黄染管型、色素管型统称为胆红素管型。
(五)结晶
尿中结晶形态各异,且受尿液pH、浓度及温度影响而形态多变。尿液结晶名称共识、简要形态特点及临床意义见表5。
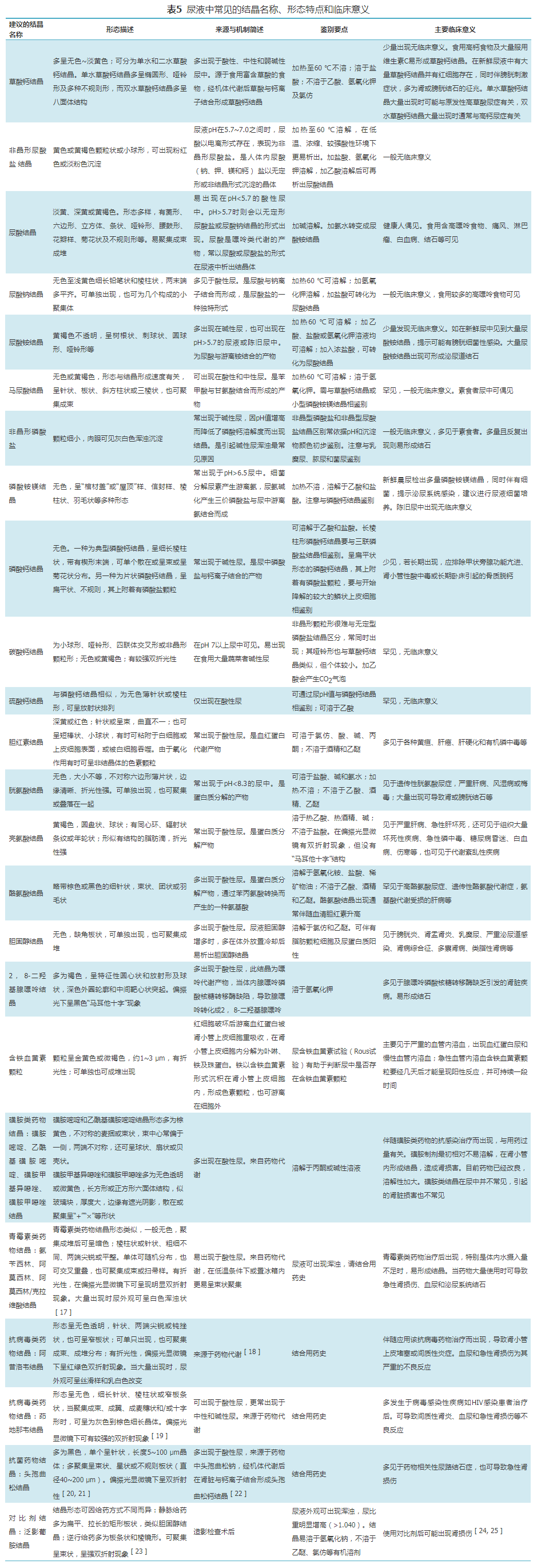
1.结晶的鉴别:推荐鉴别时首先关注尿液外观或沉淀物颜色、pH、形态,必要时需通过物理和/或化学溶解实验进行鉴别。常规的干化学试纸法检测pH因精准度和敏感度不足,推荐使用pH计法。
2.主要的药物结晶:使用磺胺类、青霉素类、抗病毒药物类、解热镇痛药和头孢类抗生素时可以出现结晶,疑为药物结晶时应了解临床用药情况,包括剂量与用量、不良反应、输注要求等,并应及时报告。
(六)病原体
尿液病原体名称共识、简要临床特点及临床意义见表6。
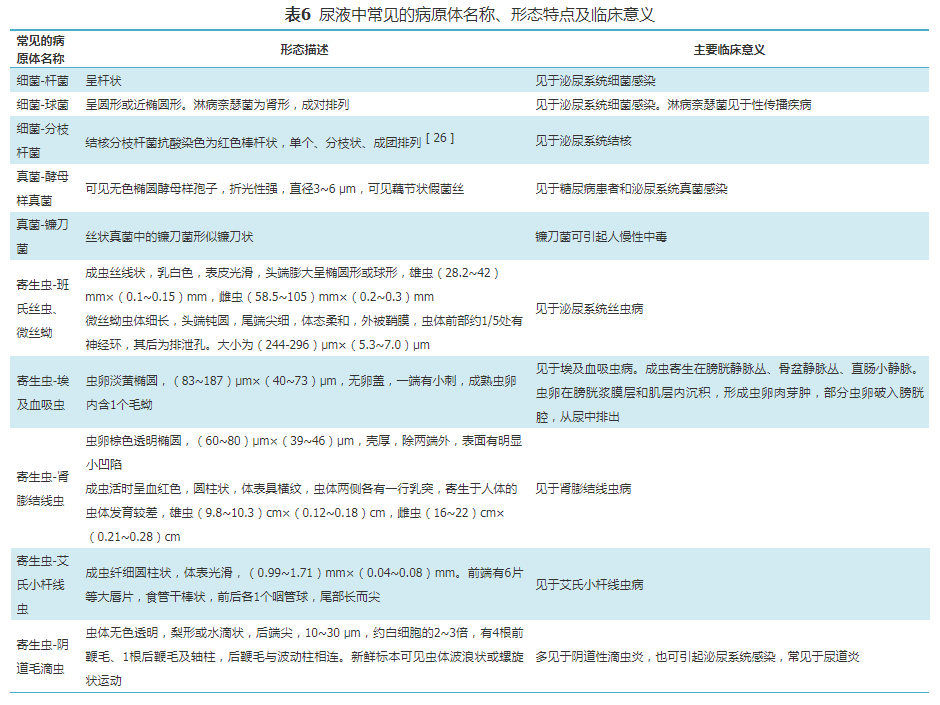
1.细菌或真菌:发现细菌或真菌时首先需排除污染。应结合尿液化学分析中粒细胞酯酶、亚硝酸盐试验及尿液白细胞综合判定是否为污染所致。若无菌采集的尿液中见多量细菌伴白细胞增多,多提示泌尿系统感染。疑似泌尿系统感染,建议再采集中段尿,进行微生物学检查。
2.污染病原体:尿液标本中可能出现被阴道分泌物、粪便或环境等污染的病原体,如溶组织内阿米巴、粪类圆线虫、蓝氏贾第鞭毛虫、蛔虫卵、钩虫卵、蛲虫卵、鞭虫卵、肝片吸虫卵、日本血吸虫卵、猪带绦虫卵、牛带绦虫卵、短膜壳绦虫卵等。如果检查发现上述病原体,说明尿液标本可能被阴道分泌物、粪便或环境等污染,且阴道分泌物、粪便或环境中存在此类病原体。详细的寄生虫及虫卵的形态学特点请参考相关的寄生虫形态学教材和图谱。

